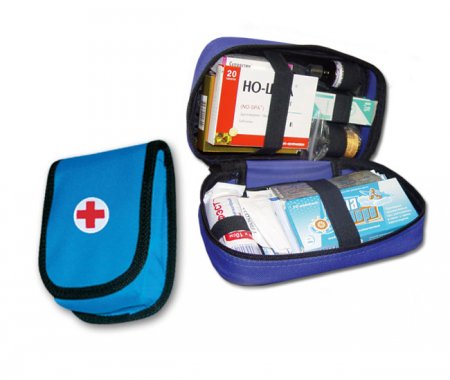
Аптечка первой помощи походная. Комплектация.
Добавил:maksimPetrovich
Автор Пасюков Максим (maksimPetrovich)
До февраля 2011года, я практически ничего не знал об экстремальной медицине. После зимней экспедиции на гору Спамберг, во время которой чуть-было не отрезал себе палец, отношение к комплектации походной аптечкм и к медицинским знаниям, которые необходимы в походах, резко изменилось. Были перелапачены горы литературы, посещены курсы.
В статье пойдёт речь о комплектации аптечки и расшифровка назначения лекарств, а также очень кратко о правилах оказания первой помощи в полевых условиях (более подробно это будет рассмотрено в следующей статье).
Комплектация аптечки завит от многих факторов: от вида и длительности похода(в некоторых походах нужны специфические лекарства, например, от горной болезни), от количества человек, от личных предпочтений (кто-то пользуется Эффералганом, а кто-то – Колдрексом, а ведь, по сути, одно и то же), также зачастую встаёт вопрос о весе аптечки, если в рюкзак вы можете положить одну аптечку, то например в морской каяк, на время экспедиции, вы можете позволить себе укомплектовать гороздо большую аптечку (иногда в 2-3 раза больше), ибо каяк позволяет взять с собой больше груза, чем в пешем походе.
В интернете есть достаточно разной информации посвященной содержанию походной аптечки, поэтому не буду вдаваться в подробности что лучше, что хуже, а расскажу о том, что с собой беру я.
Также зачастую в интернете можно найти примеры комплектации аптечки, после комплектации которых вы приходите в ужас от получившегося у Вас огромного веса. Такие аптечки возможны лишь в случае коллективного похода и коллективного распределения лекарств из общей аптечки.
Мы же будем говорить об индивидуальной аптечке, той аптечке, которую вы собираете по принципу полной самообеспеченности и не надеетесь на "того парня".
Итак моя аптечка в соло путешествиях до 6 дней, когда расчитываю только на собственные силы:
Кстати, запомни железное правило, не знаешь как пользоваться не бери (лишний груз). А если взял, обязательно изучи как использовать, а если память тугая - обзаведись инструкциями к каждому незнакомому лекарству.
1. Анальгетики (обезболивающие)
В аптечку лучше включать несколько различных препаратов и ориентироваться в применении по ситуации
Анальгин 6 таблеток При головной боли, невралгии, артритах (болях в суставах), миозите, радикулите. По 1 табл. 2-3 раза в день.
Аспирин (ацетилсалициловая кислота) 6 таблеток Болеутоляющее, противовоспалительное, жаропонижающее, противоревматическое средство.
Мазь никофлекс (при ушибах, растяжениях) 1 тюбик
Кеторол в ампулах (обладает обезболивающим и противовоспалительным действием) - 5 ампул. Внутримышечно вводят по 1 ампуле до 6 раз в сутки (не более 5 дней).
2. Антибиотики и сульфамиды
Левомиколь - мазь для обработки ран (не для гнойных ран). 1 тюбик
3 Дезинфицирующие
Перекись водорода (промывание ран) Основным принципом действия препарата является освобождение кислорода, в результате чего происходит сильное окисление, то есть разрушение. Именно на этом и основано его антисептическое действие. При нанесении перекиси водорода на поврежденный участок кожи или слизистой окисляются (т. е. уничтожаются) находящиеся там бактерии, вирусы, паразиты и т. п. Происходит чисто механическое очищение. В связи с этим врачи часто применяют перекись водорода для обработки ран, пораженных микробами. Поврежденные участки кожи или слизистой оболочки обрабатывают ватным или марлевым тампоном, смоченным раствором препарата. Применяют перекись водорода в качестве антисептического и дезодорирующего лекарственного средства для промывания небольших ран. Для разведения нужна вода, что не всегда удобно.
Кислота борная (для обработки ран) Для заживления маленьких ран их достаточно обмыть, засыпать борной кислотой и завязать. Можно наложить марлю, пропитанную спиртом, и завязать.
4. Обеззараживающие
Настойка йода 3-5 % (Для обработки краев ран, полоскания ротовой полости при ангине (3-4 капли на 100 мл.теплой воды)
4 Противоожоговые
Пантенол-спрей (очень замечательная штука!)
Гель противоожоговый
Аргосульфан крем 1 тюбик
5 При простуде
Галазолин - (капли в нос) 1 флакон
5 Жаропонижающие
Эффералган или колдрекс
6 ``От живота''
Имодиум - (при поносе) 6 таблеток
Но-шпа - (при болях, в т.ч. менструальных) 6 таблеток При приступах желчно и мочекаменной болезни. По 1-2 табл. 2-3 раза в день.
Сода пищевая (средство при изжоге)
Активированный уголь (при отравлениях) 6 таблеток Это первая помощь при отравлениях. Нельзя давать одновременно с лекарствами, так как они на себя все адсорбируют (короче, эффекта от препарата не будет). Промежуток должен быть часа 3.
7 Сердечные
Валидол (при болях в сердце) 6 таблеток Оказывает влияние на ЦНС. Обладает сосудорасширяющем действием. Применяется при болях в сердце (стенокардии), неврозах, истериях, как противорвотное средство при морской и воздушной болезнях.1 табл. под язык.
8 Антиаллергические (антигистаминные, противоастматические)
Преднизолон ампулы - (при любом шоке с падением давления) 3 ампулы
9 Успокоительное
Валерианы экстракт 8 таблеток
10. Дополнительно
Нашатырный спирт (достаточно маленького флакончика)... А еще-пару капель в кружку - говорят помогает при похмелье и отрезвляет.
Гигиеническая помада
Перевязочные
1. Бинты. Имеет смысл брать только стерильные, потому что могут быть использованы и в качестве нестерильных. 3 скатки вполне достаточно (помните о весе), в случае крайней необходимости будьте готовы использовать подручные материалы.
2. Марлевые салфетки. Удобны для наложения повязок на глубокие открытые раны и для тампонирования сильно кровоточащих ран.
3. Спиртовые (антисептические) салфетки. Для обработки кожи перед иньекцией, для гигиенической обработки краёв раны.
4. Бинт эластичный (нужен при растяжениях)
5. Пластырь рулонный. Лучше широкий, если что, можно будет отрезать более узкий кусок.
6. Мозольный пластырь.
7. Жгут резиновый. Для остановки кровотечений. В холодных погодных условиях время наложения не должно превышать 30-60 минут. В теплых 60-90 минут
8. Коллагеновая гемостатическая губка. Накладывается на рану для остановки кровотечения.
9. Вата
Запас лекарств необходимо пополнить, если вы страдаете какими-либо хроническими заболеваниями.
Инструменты
Шприцы 5мл 4 штуки
"Открывалка" для ампул
Ножницы малые
Перчатки 1 пара
Пинцет
Термометр
Некоторые требования, предъявляемые к упаковке аптечки в целом и отдельных медикаментов внутри нее
- герметизация. Даже при попадании в воду аптечка должна сохранять герметичность. Многие медикаменты приходят в негодность при соприкосновении с водой.
- надписи на лекарствах. Для удобства использования лекарств все надписи на них в случае изоляции стекла, использовании самодельных упаковок должны быть восстановлены. Должны быть указаны название лекарства, концентрация ( если это необходимо ), срок годности. Например : "перекись водорода 3%, годна до Х.99."
- список с рекомендациями. Внутри аптечки на тот случай, если ей будет пользоваться человек, не обладающий достаточными знаниями, должен быть вложен список медикаментов с показаниями к применению, дозировкой и противопоказаниями.
- облегчение веса. Отдавайте предпочтение легким упаковкам лекарств. Самая тяжелая и неудобная упаковка - стекло. Старайтесь свести его количество к минимуму.
- изоляция стекла. Если в аптечке все же присутствуют лекарства в стеклянной упаковке, их нужно обклеить лейкопластырем (это не относится лишь к ампулам). Это создает некоторую амортизацию, а если уж стекло разобьется, то осколки большей частью останутся на пластыре.
- яркая маркировка упаковки. По внешнему виду аптечка должна легко отличаться, скажем, от ремнабора. Традиционное обозначение - красный крест на упаковке (на верхней ее стороне).
Надеюсь, что этот список и рекомендации внесут ясность в такую важную и ответственную процедуру, как комплектация походной аптечкиJ Успехов вам!
В следующей статье я раскажу более подробно об экстремальной медецине с приведением фотографий и подробных инструкций.
А сейчас, здесь, публикую краткую инструкцию, которая в распечатнном виде (при должном уменьшении размера шрифта и некоторых пустых строк) умещается на одном листе А4 (с двух сторон) и всегда находиться со мной в аптечке.
1.1. Кровотечения
В полевых условиях наиболее вероятны травматические кровотечения. Они бывают внутренние и наружные.
1.1.1. Внутреннее кровотечение
Симптомы:
После травмы грудной, брюшной полости или черепно-мозговой травмы бледность покровов, губ и конъюнктив глаз, холодный пот, головокружение, жажда, частый пульс и дыхание.
Требуется немедленная госпитализация. Больного уложить на носилки. При травме грудной полости транспортировка с приподнятой верхней частью туловища, при травме брюшной полости - на носилках лежа на спине (холод на живот), 2 мл кордиамина внутримышечно.
1.1.2. Наружные кровотечения
Бывают капиллярные, венозные и артериальные.
Симптомы:
Капиллярное Кровь течет каплями или небольшой струей (в зависимости от размеров раны), без пульсации, имеет тенденцию к самостоятельной остановке.
Венозное Кровь темная, течет струей без пульсации, сама не останавливается.
Артериальное Ярко-алая кровь вытекает пульсирующей струей.
Остановить кровотечение
При капиллярном и венозном (из некрупных вен) кровотечении: сильно прижать ткани выше области раны, затем наложить тугую давящую повязку (свернутый стерильный бинт или салфетки туго прибинтовать к ране); конечность согнуть, поднять выше уровня сердца;
неглубокие и небольшие раны перед наложением повязки промыть водой с мылом или перекисью водорода;
глубокую, сильно кровоточащую рану не промывать, сразу наложить повязку и доставить пострадавшего в больницу; если сразу этого сделать нельзя, то рану после остановки кровотечения промыть, затем края раны совместить и наклеить поперек тонкие полоски лейкопластыря.
При артериальном кровотечении (или венозном из крупной вены): прижать артерию к кости выше места ранения; при пережатии плечевой артерии - ввести кулак в подмышечную впадину и крепко прижать руку к туловищу; бедренной - надавливать кулаком на внутреннюю поверхность бедра в верхней трети; артерий предплечья и кисти (стопы и голени) - вложить в подмышечную (подколенную) впадину две пачки бинтов, конечность максимально согнуть в суставе;
при ранениях артерий кисти (стопы) - наложить тугую давящую повязку;
при ранениях артерий плеча, бедра, предплечья или голени - наложить жгут поверх одежды или подложив ткань; если жгут стандартный резиновый - подведя под конечность, сильно растянуть, не уменьшая натяжения, обернуть конечность и закрепить; если жгут импровизированный (из веревки, свернутой одежды) - обернуть дважды, закрутить с помощью палочки-закрутки до прекращения кровотечения; подсунуть под жгут записку, на которой написать время наложения; срочно отправить пострадавшего в больницу; через каждые 1,5-2 часа жгут снимать, предварительно прижав артерию выше места наложения, и накладывать снова через 5 минут выше (проксимальнее) предыдущего места наложения.
при ранении артерий головы и шеи (крупной вены) - туго тампонировать рану с помощью пинцета марлевыми салфетками, затем сверху положить неразвернутый стерильный бинт и максимально туго прибинтовать (при ранении артерий шеи с другой стороны шеи подложить шину - дощечку, палку).
При острой кровопотере (более 250 мл, см. симптомы внутреннего кровотечения): уложить пострадавшего без подушки, ноги приподнять на 20-30 см выше головы, тепло укрыть, дать обильное питье (сладкий чай), ввести 2 мл кордиамина подкожно или внутримышечно.
1.2. Ожоги
Ожоги делятся на термические и химические.
1.2.1. Термические
Необходимо определить степень ожога и его площадь:
I степени - стойкое покраснение, отек и боль (без волдырей);
II степени - добавляется образование заполненных жидкостью волдырей;
III степени - поражаются глубокие слои кожи, на этих участках волдырей нет, видны участки белой кожи с обрывками эпидермиса;
IV степени - добавляется обугливание кожи. Площадь ожогов: рука - 9%, голова - 9%, передняя (задняя) поверхность туловища - 18%, нога - 18%. Доставить пострадавшего в больницу необходимо при ожогах III-IV степени во всех случаях, а при ожогах I-II степени - если поражено более 5% поверхности тела.
При поверхностных ожогах более 30% или глубоких - более 10% развивается ожоговый шок. Характерные признаки - психомоторное возбуждение, которое сменяется прострацией. Необходима срочная доставка в больницу!
При загорании одежды - не давать бежать; если есть вода - облить водой; если нет воды - повалить на землю и завернуть (не с головой!) в плотную несинтетическую ткань или катать по земле, пока одежда не погаснет.
С обожженных участков (в том числе и кипятком) одежду снять.
Если возможно, длительное время обожженные участки поливать холодной водой, затем осторожно промокнуть.
Обработать поверхность ожога 30-40%-м раствором спирта.
При ожогах II-IV степени - наложить стерильную повязку (если госпитализация не проводится или откладывается - предварительно смазать 1%-й синтомициновой эмульсией или другой противоожоговой мазью); при сильной боли до этого опрыскивать из шприца поверхность раствором новокаина 5-10 минут. При ожогах кистей и стоп между пальцами вложить прокладки из марли, затем нетуго забинтовать.
При обширных или глубоких ожогах - внутримышечно обезболивающие, супрастин, подкожно - кордиамин, теплое питье часто небольшими порциями.
Нельзя вскрывать или срезать волдыри и пораженную кожу, накладывать на обожженные места вату и лейкопластырь, смазывать ожоги подсолнечным маслом.
Транспортировка - в положении, при котором наименьшая часть обожженной поверхности тела соприкасается с носилками (подкладывание валиков из свернутой одежды).
1.2.2. Химические
Чаще всего - кислотой или щелочью. Главное - быстро и как можно более тщательно промыть проточной водой. При любых термических и химических ожогах глаз - срочно в больницу! Хотя какая больница в походах :) Поэтому никаких кислот и щелочей с собой не брать!
1.3. Остановка сердца и/или дыхания (утопление, поражение электротоком, инородное тело в дыхательных путях)
1.3.1. Инородное тело в дыхательных путях
Симптомы:
Внезапно (обычно во время еды) пострадавший начинает задыхаться, не может говорить, тщетно пытается кашлять, лицо синеет.
Сжать руку в кулак, обхватить кулак другой рукой. Встав сзади пострадавшего, обхватить его руками на уровне пояса. Большой палец кулака прижать к животу чуть выше пупка. Выставив вперед локти, резкими движениями надавливать на живот, направляя усилие вглубь и вверх. Продолжать надавливания до выталкивания инородного тела, прибытия врача или пока пострадавший не потерял сознание.
Если пострадавший потерял сознание, положить на твердую поверхность лицом вверх.
Открыть рот пострадавшему и придавить язык большим пальцем. Если инородное тело видно, попытаться извлечь его пинцетом.
Если пострадавший не дышит, отвести назад голову, приподняв подбородок. Начать делать искусственное дыхание. Если после 2 вдуваний грудная клетка не поднимается, изменить положение головы и сделать еще два вдувания.
Если грудная клетка не пришла в движение, начинать надавливания на живот. Встать на колени, обхватив им бедра пострадавшего, выступ ладони положить на середину живота чуть выше пупка, другую руку положить сверху и произвести 6-10 резких надавливаний. Затем повторить действия пунктов 4 и 5.
Если извлечь инородное тело не удается, повторить действия предыдущего пункта. Действовать в этой последовательности до выталкивания инородного тела или прибытия вдруг откуда нивозьмись врача (30 минут).
1.3.2. Остановка сердца и/или дыхания из-за утопления и т.п
Наиболее частая причина остановки сердца и дыхания - утопление.
При спасении утопающего не давайте ему обхватить вас или ухватиться за плавсредство, если оно может перевернуться. При наличии возможности сначала протяните или бросьте утопающему спасательный жилет или пояс, за которые он сможет ухватиться.
Утопление бывает истинным (с попаданием воды в дыхательные пути и легкие, более 80% всех случаев), асфиксическим (рефлекторный спазм дыхательных путей и асфиксия, вода в легкие не попадает) и вторичным (вследствие остановки сердца, чаще всего при попадании в холодную воду).
Если извлеченный из воды пострадавший без сознания, уложить его животом на бедро своей согнутой ноги. Резкими движениями сжимать боковые поверхности грудной клетки, чтобы удалить воду из легких. Эти действия продолжать не более 10-15 секунд.
Уложив пострадавшего на спину, в течение 5 секунд проверить, дышит ли пострадавший (присматриваться, есть ли движения грудной клетки).
Если пострадавший не дышит, повернуть голову набок, открыть его рот и очистить полость рта пальцем, завернутым в платок или марлю. (Если есть подозрение на травму позвоночника (нырнул и ударился головой об дно), положение головы не менять!)
Встав на колени сбоку от пострадавшего, положить ладонь левой руки ему на лоб и отвести голову назад. Другой рукой приоткрыть рот за подбородок.
Большим и указательным пальцами левой руки зажать пострадавшему нос, плотно прижать свой рот к его рту и сделать два полных вдувания воздуха с паузой между ними.
Если грудная клетка не пришла в движение, изменить положение головы и сделать еще 2 вдувания. Если это не помогло, попытаться вдувыть воздух в нос, зажав рот пострадавшего ладонью правой руки. Если это не помогло, значит, дыхательные пути непроходимы.
Если грудная клетка пришла в движение, проверить пульс, приложив пальцы к области сонной артерии (между адамовым яблоком и боковой мышцей шеи). Пытаться нащупать пульс в течение 10 секунд. Если пульс есть, продолжать искусственное дыхание, делая одно вдувание каждые 5 секунд. Через каждую минуту проверять пульс.
Если пульса нет, начать непрямой массаж сердца (если есть второй человек - параллельно с искусственным дыханием, если в одиночку - чередуя с ним). Не меняя положения головы пострадавшего, положить выступ ладони ему на грудину на 2 см выше ее нижнего края. Другую руку положить сверху. Пальцы рук сцепить замком так, чтобы они не касались груди. В течение 10 секунд 15 раз резко нажать на грудину так, чтобы она опустилась на 4-5 см.
Чередовать 15 нажатий и 2 вдувания воздуха, через каждую минуту проверяя пульс.
При появлении пульса продолжать делать искусственное дыхание.
Повторять описанные приемы до прибытия врача или в течение 30 минут.
Появление дыхательных движений не означает восстановления нормальной вентиляции легких. Если пострадавший без сознания, ему необходимо продолжать делать искусственное дыхание.
При истинном утоплении (особенно в морской воде) пострадавшему грозит отек легких. В любом случае сразу же после сердечно-легочной реанимации его необходимо срочно доставить в больницу!
1.4. Отравления
Симптомы:
Весьма разнообразны, в зависимости от отравляющего вещества. Заподозрить отравление можно при внезапном резком недомогании, которое сопровождается тошнотой, рвотой, болью в желудке, нередко также нарушениями сознания и судорогами. При пищевых отравлениях (инфекциях) обычны понос и резкое повышение температуры.
При подозрении на отравление попытаться установить его источник - собрать и доставить вместе с пострадавшим в больницу остатки вещества (пищи), образцы рвотных масс.
При очевидности или высокой вероятности отравления сделать промывание желудка. Для этого дать выпить больному более 0.5 литра воды или слабого раствора соды, затем вызвать рвоту надавливанием на корень языка. Повторить несколько раз до появления чистых промывных вод.
Вызывать рвоту нельзя, если отравление вызвано едким веществом (прижигающим ядом) или продуктом переработки нефти (бензин, керосин и т.п.).
Дать внутрь активированный уголь (до 80-100 мл в виде жидкой кашицы с водой).
1.5. Переломы, вывихи, растяжения
Симптомы:
Боль, отек, деформация, ограничение подвижности, боль при нагрузке.
Не пытаться совмещать концы костей при переломах и не вправлять вывихи.
При подозрении на перелом позвоночника или таза - при малейшей возможности не сдвигать пострадавшего с места, вызывать к нему бригаду скорой помощи.
Дать обезболивающее - анальгин (1-2 мл 50%-го раствора), трамал внутримышечно (если нет шприца - 2 таблетки анальгина).
При переломах ключицы, плеча - сделать поддерживающую повязку (куском ткани, перекинутым через шею, подвязать предплечье, затем другим куском осторожно притянуть плечо к туловищу).
При переломе бедра или голени, предплечья, пальца руки - наложить шину (прибинтовать с наружной стороны палку, доску так, чтобы ее концы заходили за два соседних сустава, с внутренней стороны - такую же шину, которая заходит за дистальный сустав). При переломе предплечья накладывать шину на согнутую в локте руку.
При транспортировке больного с переломом бедра, голени - фиксировать ноги, положив между ними свернутую одежду и привязав (прибинтовав) больного к носилкам (то же - при подозрении на перелом таза или позвоночника и неизбежности транспортировки; в последнем случае пострадавшего втроем повернуть на бок, удерживая голову, шею и спину на одной линии, подложить под него твердую доску, положить его на доску спиной, обложить тело и голову свернутой одеждой и прочно в 8-10 местах обвязать тело вместе с носилками).
При вывихах обычно видна деформация сустава, удлинение или укорочение конечности по сравнению со здоровой. Дать обезболивающее, фиксировать конечность в том положении, в котором она находится, и срочно обратиться в больницу.
При растяжениях - поднять конечность выше уровня сердца, наложить холодный компресс на 10-15 минут. Затем плотно забинтовать место растяжения. Конечность не нагружать. Если боль и отек не прошли через 48 часов, обратиться в больницу.
1.6. Переохлаждение
Возникает обычно из-за длительного пребывания в холодной воде.
Симптомы:
Слабость, сонливость, безучастность или спутанность сознания, сильная дрожь, редкое дыхание. Температура тела ниже 36o.
Если пострадавший поднят из воды на плавсредство - сразу же (не снимая одежды) завернуть его в теплую одежду, спальный мешок или полиэтилен.
На берегу развести костер, сделать заграждение от ветра.
После этого снять мокрую одежду, закутать пострадавшего в спальный мешок, теплую одежду, подложить грелки или согревать собственным теплом.
Не давать пострадавшему спать; если он в сознании, дать теплое питье.
При признаках общего переохлаждения обязательно обратиться в больницу.
1.7. Тепловой (солнечный) удар
Симптомы:
При перегреве наблюдается вялость, тошнота, головокружение, сильное потоотделение, жажда; температура тела нормальная или не превышает 38,5o. При тепловом ударе - тошнота, рвота, головная боль, спутанность или потеря сознания; кожа горячая, сухая, температура тела 39-41o.
Поместить пострадавшего в тень, уложить, расстегнуть или снять одежду.
При перегреве в отсутствии рвоты давать пить воду или сок каждые 10-15 минут.
Не давать лекарств, не давать напитки, содержащие кофеин (чай, кофе, пепси-кола).
При повышенной температуре тела - поливать прохладной (но не холодной) водой или завернуть в мокрую ткань и обмахивать полотенцем, пока температура тела не упадет ниже 39o.
При снижении температуры вытереть насухо, накрыть легкой одеждой или тканью.
При выраженных признаках теплового удара (а также если после перегрева температура тела не снижается или продолжает расти) обратиться в больницу.
1.10. Черепно-мозговая травма (сотрясение мозга)
Симптомы:
Потеря сознания (иногда - только в момент удара), кратковременная амнезия (пострадавший не помнит, что произошло в момент травмы и непосредственно перед ней), тошнота, рвота, спутанность сознания, сонливость; в тяжелых случаях - неспособность выполнять указания и отвечать на вопросы, двигать неповрежденными частями тела, судороги; в наиболее тяжелых случаях - кома (отсутствие реакций на внешние раздражители).
Необходим постельный режим, длительность которого зависит от тяжести сотрясения мозга. Кроме того, необходима врачебная диагностика, чтобы установить отсутствие гематом и других поражений мозга. Пострадавшего следует доставить в больницу на носилках.
Во многих случаях после травмы наблюдается ``светлый промежуток'', когда в течение нескольких часов все симптомы исчезают. Самостоятельно двигаться пострадавшему нельзя!
Немедленная госпитализации необходима при появлении кровянистых или бесцветных выделений из носа и ушей, появлении ``черных очков'' вокруг глаз (признаки перелома основания черепа), отсутствии реакции зрачков на свет и их разном диаметре или других признаках неврологических нарушений.
При задержке госпитализации:
при отсутствии угнетения сознания - уложить на спину с невысокой подушкой, внутрь 0.05 г димедрола, 0,5 г анальгина два раза в день, 40 мг фуросемида раз в день;
при угнетении сознания - положить на бок, проверить проходимость дыхательных путей (очисить их от рвотных масс и слизи), следить за дыханием.
При легкой травме в течение 12-24 часов следить, не произойдет ли нарастание симптомов (ночью будить через 1-2 часа, проверять способность отвечать на вопросы). При нарастании симптомов или непрекращающейся рвоте доставить пострадавшего в больницу.